Durante muito tempo, pensou-se que a gordura no cérebro não tinha impacto nas doenças neurodegenerativas, mas pesquisadores da Universidade Purdue estão desafiando essa suposição.
As descobertas da pesquisa, publicadas na revista Immunity, mostram que o excesso de gordura nas células imunológicas residentes do cérebro, conhecidas como microglia, prejudica sua capacidade de combater doenças. Essa nova compreensão abre caminho para terapias neuroimunes baseadas em biologia lipídica que podem tratar doenças como o Alzheimer, melhorando a função microglial e a saúde neuronal. Este trabalho foi liderado por Gaurav Chopra, professor James Tarpo Jr. e Margaret Tarpo de Química e (por cortesia) de Ciência da Computação na Purdue.
Enquanto a maioria dos desenvolvimentos de medicamentos para Alzheimer se concentra nas patologias primárias da doença — placas de uma proteína mal dobrada chamada beta-amiloide e emaranhados da proteína tau — Chopra foca nas células anormalmente ricas em gordura que cercam regiões doente do cérebro. Em um trabalho anterior publicado na Nature, Chopra e colaboradores demonstraram que, na presença da doença, astrócitos — outro tipo de célula que apoia os neurônios — liberam um ácido graxo que é tóxico para as células cerebrais. Outra pesquisa colaborativa com a Universidade da Pensilvânia, publicada no ano passado na Nature, também correlacionou a disfunção mitocondrial em neurônios com depósitos de gordura em células gliais durante o envelhecimento — um dos principais fatores de risco para neurodegeneração.
“Na nossa perspectiva, focar diretamente nas placas ou nos emaranhados não resolverá o problema; precisamos restaurar a função das células imunológicas no cérebro,” disse Chopra. “Estamos descobrindo que reduzir o acúmulo de gordura no cérebro doente é a chave, pois essa gordura acumulada dificulta o trabalho do sistema imunológico e a manutenção do equilíbrio. Ao focarmos nessas vias, podemos restaurar a capacidade das células imunológicas, como as microglia, de combater doenças e manter o cérebro em equilíbrio, que é o que elas devem fazer.”
A equipe de Chopra trabalhou em colaboração com pesquisadores da Cleveland Clinic, liderada por Dimitrios Davalos, professor assistente de medicina molecular. Chopra também é diretor do Centro Merck-Purdue e membro do Instituto Purdue para Neurociência Integrativa; do Instituto Purdue para Descoberta de Medicamentos; do Instituto Purdue de Inflamação, Imunologia e Doenças Infecciosas; e do Centro Regenstrief para Engenharia de Saúde.
O trabalho de Chopra faz parte da iniciativa One Health presidencial da Purdue, que reúne pesquisas sobre saúde humana, animal e vegetal. Sua pesquisa apóia o foco da iniciativa em química avançada, onde os professores da Purdue estudam sistemas químicos complexos e desenvolvem novas técnicas e aplicações.
Mais de 100 anos atrás, Alois Alzheimer identificou anomalias no cérebro de uma mulher com a doença que agora leva seu nome, incluindo placas, emaranhados e células preenchidas com gotas de compostos gordurosos chamados lipídios. Até recentemente, essas gotas lipídicas foram descartadas como subprodutos da doença.
Mas os vínculos que Chopra e sua equipe encontraram entre a doença neurodegenerativa e as gorduras nas microglia e astrócitos — ambos tipos de células gliais que sustentam os neurônios do cérebro — sugerem fortemente o oposto. Chopra afirma que esta pesquisa estabelece a base para um “novo modelo lipídico de neurodegeneração.” Ele gosta de chamar esses acúmulos de gordura de “placas lipídicas”, já que não se assemelham a gotas esféricas.
“Não são as gotas lipídicas que são patogênicas, mas o acúmulo dessas gotas é prejudicial. Acreditamos que a composição das moléculas lipídicas que se acumulam dentro das células cerebrais é um dos principais motores da neuroinflamação, levando a diferentes patologias, como envelhecimento, doença de Alzheimer e outras condições relacionadas a agressões inflamatórias no cérebro. A composição específica dessas placas lipídicas pode definir doenças cerebrais particulares,” afirmou Chopra.
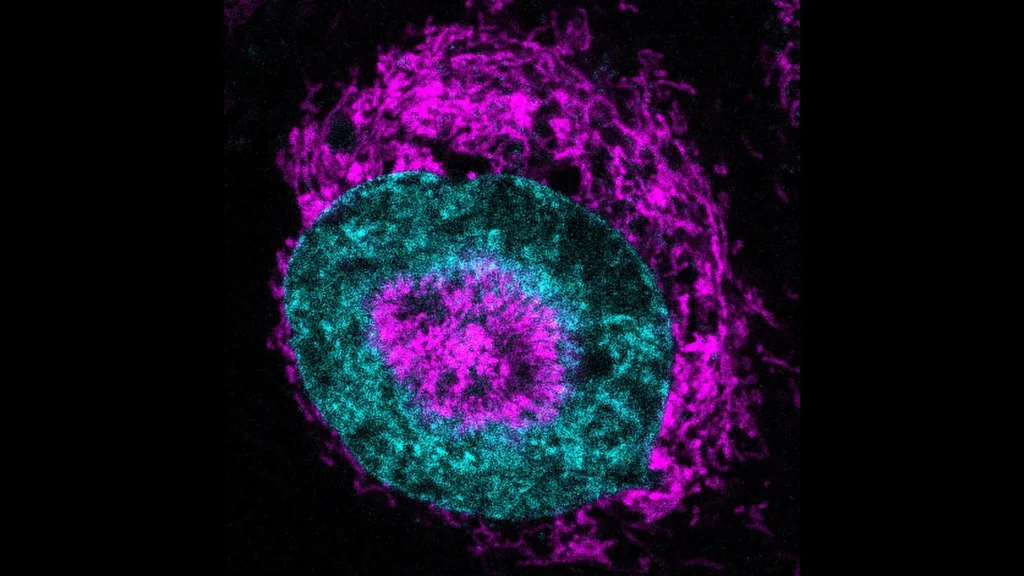
O artigo na Immunity foca nas microglia, as “células imunológicas autênticas do cérebro,” que eliminam detritos, como proteínas mal dobradas como beta-amiloide e tau, absorvendo e quebrando-os através de um processo chamado fagocitose. A equipe de Chopra examinou as microglia na presença de beta-amiloide e fez uma pergunta simples: O que acontece com as microglia quando entram em contato com a beta-amiloide?
Imagens de tecidos cerebrais de pessoas com doença de Alzheimer mostraram placas de beta-amiloide cercadas por microglia. As microglia localizadas a até 10 micrômetros dessas placas continham o dobro de gotas lipídicas em comparação com aquelas mais distantes. Essas microglia, carregadas de gotas lipídicas e mais próximas às placas, eliminaram 40% menos beta-amiloide do que microglia comuns de cérebros saudáveis.
Na investigação de por que as microglia estavam comprometidas nos cérebros de Alzheimer, a equipe utilizou técnicas especializadas e descobriu que as microglia em contato com placas e inflamação relacionada à doença produziam um excesso de ácidos graxos livres. Embora as microglia normalmente utilizem ácidos graxos livres como fonte de energia — e alguma produção desses ácidos graxos seja até benéfica — Chopra e sua equipe descobriram que as microglia mais próximas às placas de beta-amiloide convertem esses ácidos graxos livres em triacilglicerol, uma forma armazenada de gordura, em quantidades tão grandes que se tornam sobrecarregadas e imobilizadas pelo próprio acúmulo. A formação dessas gotas lipídicas depende da idade e da progressão da doença, tornando-se mais proeminente à medida que a doença de Alzheimer avança.
Ao rastrear a complexa série de etapas que as microglia usam para converter ácidos graxos livres em triacilglicerol, a equipe de pesquisa se concentrou na etapa final desse caminho. Eles descobriram níveis anormalmente altos de uma enzima chamada DGAT2 que catalisa a conversão final de ácidos graxos livres em triacilglicerol. Esperavam ver níveis igualmente altos do gene DGAT2 — uma vez que o gene deve ser copiado para produzir a proteína — mas isso não aconteceu. A enzima se acumula porque não está se degradando tão rapidamente quanto geralmente deveria, ao invés de ser superproduzida. Esse acúmulo de DGAT2 faz com que as microglia desviem os ácidos graxos para armazenamento a longo prazo e acúmulo de gordura, ao invés de usá-los para energia ou reparo.
“Mostramos que a beta-amiloide é diretamente responsável pela gordura que se forma dentro das microglia,” acrescentou Chopra. “Devido a esses depósitos gordurosos, as células microgliais se tornam disfuncionais — elas param de eliminar a beta-amiloide e deixam de realizar suas funções.”
Chopra mencionou que os pesquisadores ainda não sabem o que causa a persistência da enzima DGAT2. Contudo, em sua busca por uma solução, a equipe testou duas moléculas: uma que inibe a função da DGAT2 e outra que promove sua degradação. A degradação da enzima DGAT2 foi benéfica para reduzir a gordura nos cérebros, melhorar a função das microglia e sua capacidade de eliminar placas de beta-amiloide, além de melhorar marcadores de saúde neuronal em modelos animais de Alzheimer.
“O que observamos é que, ao focar na enzima que produz gordura e removê-la ou degradá-la, restauramos a capacidade das microglia de combater doenças e manter o equilíbrio no cérebro — que é o que elas devem fazer,” disse Chopra.
“Esta é uma descoberta empolgante que revela como uma placa de proteína tóxica influencia diretamente a forma como os lipídios são formados e metabolizados pelas células microgliais nos cérebros de Alzheimer,” afirmou Priya Prakash, uma das co-autoras do estudo. “Enquanto a maioria dos trabalhos recentes nesta área se concentrou na base genética da doença, nossa pesquisa abre caminho para entender como os lipídios e suas vias dentro das células imunológicas do cérebro podem ser direcionados para restaurar sua função e combater a doença.”
“É extremamente empolgante conectar o metabolismo das gorduras à disfunção imunológica no Alzheimer,” disse Palak Manchanda, a outra co-autora. “Ao identificar essa carga lipídica e a enzima DGAT2 que a impulsiona, revelamos uma nova abordagem terapêutica: Restaurar o metabolismo microglial pode restaurar a defesa do cérebro contra a doença.”
Na Purdue, Chopra contou com a colaboração de Prakash, Manchanda, Kanchan Bisht, Kaushik Sharma, Prageeth R. Wijewardhane, Caitlin Randolph, Matthew Clark, Jonathan Fine, Elizabeth Thayer e Chi Zhang. Sua pesquisa foi realizada com apoio do Departamento de Defesa dos EUA e dos Institutos Nacionais de Saúde.