Na Universidade Médica da Carolina do Sul (MUSC), o pesquisador Leonardo Ferreira, Ph.D., está liderando um projeto ambicioso para transformar o tratamento do diabetes tipo 1 (T1D). Com o apoio de $1 milhão da Breakthrough T1D, uma organização global de pesquisa e defesa, Ferreira e seus colaboradores em instituições parceiras estão testando uma nova estratégia visando tratar e potencialmente curar a doença.
A abordagem deles combina ciência de células-tronco, imunologia e pesquisa em transplante. A meta central é clara, mas ousada: restaurar as células beta produtoras de insulina em pessoas com T1D sem a necessidade de medicamentos imunossupressores.
“Essas premiações apoiam os trabalhos mais promissores que podem avançar significativamente o caminho para curas do diabetes tipo 1,” disse Ferreira. “É nisso que a Breakthrough T1D acredita ser a próxima onda na terapia para diabetes tipo 1.”
Engenharia do Sistema Imunológico para Proteger as Células de Insulina
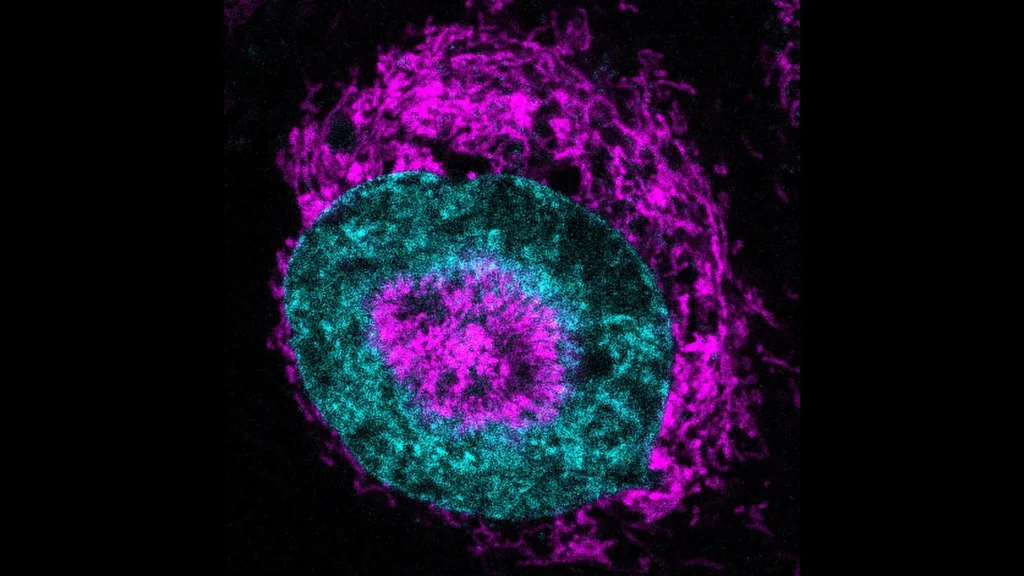
Ferreira se especializa na modificação do sistema imunológico por meio de receptores de antígeno quimérico, ou CARs. Esses receptores engenheirados ajudam a guiar as células T regulatórias, conhecidas como Tregs, para alvos específicos no corpo. As Tregs têm um papel essencial em manter as respostas imunológicas sob controle e prevenir danos excessivos, incluindo o ataque autoimune observado no T1D. Em termos simples, elas funcionam como guardas-costas, evitando que o sistema imunológico vá longe demais e prejudique os tecidos saudáveis.
Ele está trabalhando ao lado de dois colaboradores proeminentes. Holger Russ, Ph.D., professor associado de Farmacologia e Terapêutica na Universidade da Flórida, é um líder na pesquisa de células-tronco para T1D. Muitos cientistas consideram este campo como o futuro do transplante, pois as células-tronco podem fornecer um suprimento praticamente ilimitado de células ilhotas para pesquisa e utilização clínica. Michael Brehm, Ph.D., da Escola Médica da Universidade de Massachusetts, completa a equipe. Ele é conhecido por desenvolver modelos de camundongos humanizados que ajudam pesquisadores a estudar as respostas imunológicas e metabólicas humanas no T1D.
O que Acontece no Diabetes Tipo 1
O diabetes tipo 1 (T1D) é uma condição autoimune na qual o sistema imunológico ataca equivocadamente as células beta produtoras de insulina do pâncreas. Sem essas células, o corpo não consegue regular adequadamente os níveis de açúcar no sangue. Pessoas com T1D devem monitorar de perto seus níveis de glicose e dependem de injeções de insulina para sobrevivência. De acordo com os Centros de Controle e Prevenção de Doenças, cerca de 1,5 milhão de americanos vivem com a doença. Com o tempo, pode levar a complicações sérias, incluindo danos nos nervos, cegueira, coma e até morte.
A nova premiação da Breakthrough T1D baseia-se em uma concessão Discovery Pilot de 2021 do Instituto de Pesquisa Clínica e Translacional da Carolina do Sul (SCTR), que trouxe Ferreira e Russ juntos pela primeira vez. Esse suporte inicial estabeleceu as bases para este projeto maior, que pode remodelar significativamente a forma como o T1D é tratado.
Estratégia de Terapia Celular em Duas Partes
No T1D, as células beta são destruídas porque o sistema imunológico não as reconhece mais como parte do corpo. Para pacientes com casos graves difíceis de controlar com insulina exógena, os médicos podem realizar transplantes de células ilhotas, que incluem células beta.
No entanto, essa opção enfrenta dois grandes desafios. Primeiro, os transplantes de ilhotas dependem de tecido doador, e não há células beta disponíveis em quantidade suficiente. Para abordar essa escassez, a equipe de pesquisa está produzindo suas próprias células ilhotas derivadas de células-tronco em laboratório.
O segundo problema é a rejeição imunológica. Células beta transplantadas, como qualquer tecido estranho, podem ser atacadas pelo sistema imunológico. É aqui que a expertise de engenharia imunológica de Ferreira se torna essencial. As Tregs ajudam naturalmente a acalmar as respostas imunológicas. Ferreira modifica essas células com um CAR que reconhece uma proteína de superfície específica colocada nas células beta. Isso funciona como um sinal de GPS, direcionando as Tregs precisamente para as células transplantadas.
Uma vez lá, as Tregs engenheiradas funcionam como “guardas-costas” direcionados, protegendo as células beta do ataque imunológico. Essa interação funciona como uma chave e uma fechadura. Quando o receptor na Treg se encaixa na proteína da célula beta, isso sinaliza ao sistema imunológico para diminuir a guarda. Juntas, as células beta e as Tregs formam uma parceria protetora que ajuda a preservar a produção de insulina após o transplante.
Eliminando Medicamentos Imunossupressores
Uma grande vantagem dessa terapia celular combinada é que pode eliminar a necessidade de medicamentos imunossupressores. Esses medicamentos são comumente exigidos após transplantes, mas apresentam riscos significativos a longo prazo, especialmente para crianças.
Células beta produzidas em laboratório também podem solucionar a antiga escassez de tecido doador. Atualmente, um único transplante pode exigir células beta de três ou quatro doadores, enquanto a maioria dos transplantes de órgãos envolve uma correspondência um a um. Em contraste, as células beta engenheiradas da equipe podem ser fabricadas em laboratório, congeladas e armazenadas sem perda de qualidade. Isso abre a porta para um suprimento escalável e confiável para tratamentos futuros.
O objetivo final é criar uma terapia completa, pronta para uso, que combine Tregs engenheiradas com células beta cultivadas em laboratório. Tal tratamento poderia ser amplamente distribuído e administrado por meio de transplante.
“Estamos tentando desenvolver uma terapia que funcione para todas as pessoas com diabetes tipo 1 em cada estágio, até mesmo para aquelas que tiveram a doença por muitos anos e não têm mais células beta,” disse Ferreira.
Testando a Durabilidade e o Impacto a Longo Prazo
Levar essa terapia para uso clínico exigirá tempo e mais pesquisas. Várias questões permanecem, incluindo quanto tempo os efeitos protetores duram. Em estudos pré-clínicos utilizando camundongos humanizados, os benefícios duraram até um mês, que é o período mais longo estudado até agora. O novo financiamento permitirá que os pesquisadores explorem maneiras de prolongar essa proteção, melhorar os métodos de entrega e determinar se múltiplas doses poderiam resultar em resultados mais duradouros.
Ao combinar biologia de células-tronco, edição genética e regulação imunológica, a equipe está desenvolvendo mais do que uma única terapia. Eles estão construindo uma estrutura para ensinar o corpo a se reparar. Se bem-sucedidos, esse trabalho poderia eventualmente liberar os pacientes das injeções diárias de insulina e mudar o cuidado do diabetes tipo 1 de um gerenciamento vitalício para uma verdadeira cura.
As implicações vão além do diabetes. O sucesso pode representar um grande avanço em medicina regenerativa e terapias baseadas na imunidade.
“Acredito que isso pode mudar a forma como a medicina é feita,” disse Ferreira. “Em vez de tratar os sintomas, podemos realmente substituir as células que faltam. Ao fazer esse trabalho, é provável que compreendamos melhor como o T1D começa, como se desenvolve e como pode ser tratado.”